Диво репродуктології
«Цього не мало бути, але сталося...», — кажуть лікарі клініки репродуктивної медицина «Надія» про народження в Києві 5 січня 2017 року першої у світі дитини, у чиїх генах є інформація від трьох людей — своїх батьків і донора.
Мамою дівчинки стали 34-річна жінка, яка 15 років страждала від безпліддя, якій в українських та ізраїльських клініках пропонували різні методи, але нічого не виходило. Причина — запліднена яйцеклітина на третій-п’ятий день переставала розвиватися. Наука досі не знає чому так відбувається, єдине, що кажуть — яйцеклітині не вистачає енергії на розвиток.
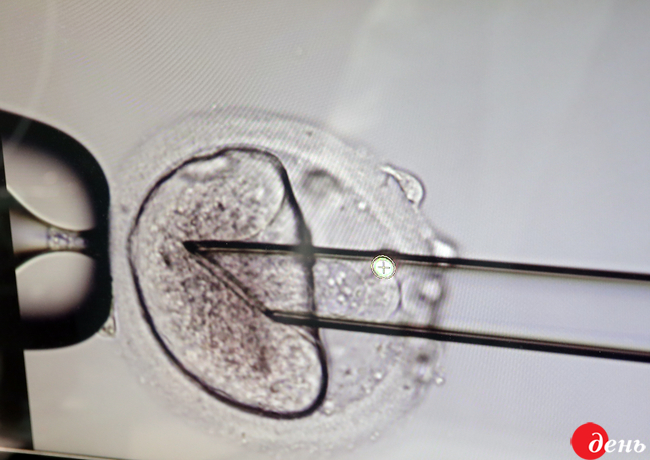
Торік у Києві лікарі вирішили піти на ризик: цій жінці зробили перенос її та її чоловіка ядер у донорську яйцеклітину, яка була позбавлена ядра (тобто, у донора взяли оболонку — цитоплазму). У результаті такої технології лікарі отримали так звану реконструйовану яйцеклітину. Вона мала генетичний набір ядерної ДНК від матері й батька (приблизно 25 тисяч генів) і цитоплазматичне ДНК від донора (37 генів), тобто «трьох батьків». За даними лікарів, наявність ДНК від трьох осіб було підтверджено при обстеженні дитини під час вагітності у лабораторіях України та Німеччини.

«Дівчинка народилася на початку січня — абсолютно здорова. Унікальність нашого випадку в тому, що дитина — перша у світі, яка народилася після пронуклеарного переносу (тобто переносу запліднених власних яйцеклітин. — Авт.). До цього в подібних випадках можна було допомогти пацієнтам лише з використанням донорських яйцеклітин. Показанням для проведення нашого переносу було блокування розвитку ембріонів», — сказав директор клініки репродуктивної медицини «Надія» Валерій ЗУКІН.
ТЕ, ЩО НЕ ВИЙШЛО У БРИТАНІЇ ТА МЕКСИЦІ
На слух технологія виглядає «простою»: з донорської яйцеклітини «вирізається» ядро з інформацією про носія (невелика частина залишається в оболонці — цитоплазмі), і туди «вставляється» два ядра батьків. Таким чином зигота — майбутній ембріон — готова. Але тільки надсучасна діагностика та технології у змозі все це зробити практично.
«Ми все робимо за показаннями. У даному випадку ембріони погано розвивалися, і ми припустили, що, швидше за все, це зв’язано з тим, що мітохондрії в цитоплазмі яйцеклітин — не гарної якості. Вони не дають достатньо енергії, щоб розвивався ембріон. І — спрацювало. Бо якщо причиною поганого розвитку є хромосомні порушення у самому ядрі, то така сама методика ситуацію не виправить. Тоді ембріони будуть погані, з хромосомними порушеннями — пов’язаними із передачею генетики хромосомного матеріалу ядра, — пояснює науковий директор клініки, доктор медичних наук Ірина СУДОМА. — Основна інформація міститься в ядрі, а в мітохондрії — дуже невелика кількість ДНК. Ми одночасно запліднили дві яйцеклітини — матері та донорську. Після запліднення в яйцеклітині утворюються два ядра. У момент, коли ядра яйцеклітини та сперматозоїда готові були з’єднатися, ми вилучили їх із двох яйцеклітин: батьківський матеріал — ядра, в яких міститься весь набір генів — пересадили у донорську яйцеклітину. Донорська цитоплазма та мітохондрії всю свою силу направили на утворення ембріона, і згодом отриманий ембріон ми перенесли матері».

Генетики та ембріологи цей метод називають експериментальним, а подію — неординарною. Секрет, кажуть, у тому, що, по-перше, мав минути час, по-друге, допомогло нове обладнання, по-третє — технології, які дозволяють краще обстежити ембріон. У світі (зокрема, у Великобританії, Мексиці), теж намагалися зробити подібні речі, але ембріони отримували з хромосомними порушеннями. Саме через це в США цей метод заборонений — через непередбачуваність результату. В української пацієнтки ембріон був без порушень, а дитина — цілком здорова.
«Однозначно, у репродуктології відбувся якісний прорив. Адже досі ми не могли поліпшити якість ембріона. Наша основна задача полягала у тому, щоб не допустити погіршення: ось ми маємо запліднену яйцеклітину і чекаємо, як розвиватиметься ембріон. А якщо він зупинився? Ми нічого не могли зробити. А тепер, завдяки використанню цієї методики, можемо покращити якість ембріону — енергетичну складову, так звану життєву силу ембріона, цитоплазму. Таким чином ми здолали бар’єр, на якому раніше зупинявся розвиток ембріона. Маючи в руках такий механізм, не варто зупинятися. Я думаю, що це — початок шляху», — говорить доктор медичних наук Віктор ВЕСЕЛОВСЬКИЙ.
МЕТА — ПОКРАЩЕННЯ РОЗВИТКУ ЕМБРІОНІВ У ЖІНОК ВІКОМ ВІД 40
За словами генетиків, показаннями до нуклеарного переносу є рідкісні генетичні хвороби чоловіка або жінки, блокування розвитку ембріонів (один випадок на 150—200 жінок), отримання «нормальних» ембріонів у жінок віком від 42 років.
«У жінок, старших 40—42 років дуже часто немає нормальних ембріонів. Це стало відомим не так давно — коли почали робити генетичне обстеження ембріонів: наприклад, вони є лише у 20% 43-річних жінок, — пояснює Валерій Зукін. — Ми сміливо можемо казати, що це — новий розвиток. Бо раніше могли тільки досліджувати ембріон і казати, нормальний він чи ні. Тепер можемо його поліпшувати».

При цьому лікарі наголошують, що не роблять «супер-людей». Лише дають можливість пацієнтам реалізувати власний генетичний матеріал.
«З приводу показань, то пацієнтам ми даємо вибір: спочатку пропонуємо відмовитися від народження — якщо самі не можуть народити, потім пропонуємо усиновлення — не гірший варіант, лише за цим — використання донорської яйцеклітини», — додає лікар-ембріолог клініки «Надія» Павло МАЗУР.
За словами фахівців, зараз вони займаються тим, щоб напрацювати технології покращення розвитку ембріонів у жінок старше 42 років — напрям активно розвиватимуть. Щодо визнання української технології та унікального випадку народження в Україні дитини «від трьох батьків» у світовій медицині, то, за словами Валерія Зукіна, медики зараз працюють над публікацією у спеціалізованому виданні — саме після цього метод офіційно визнають. Щодо нормативного врегулювання, то в Україні ситуація така, що дозволено все, що не заборонене. Законодавства, яке б регулювало впровадження цих і подібних технологій, немає.