Захистити і зберегти лікаря
Що можна і треба зробити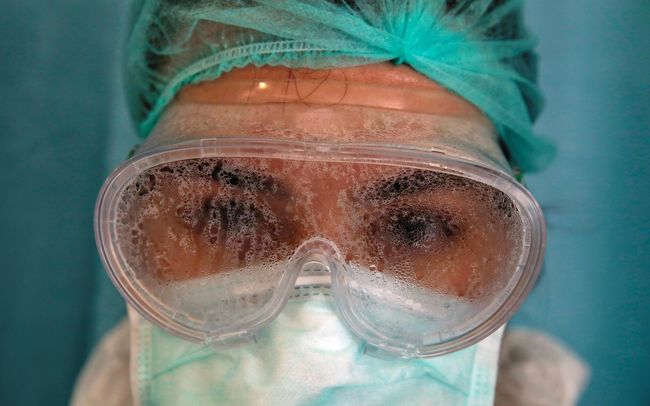
У боротьбі з коронавірусною пандемією, її поширенням та проявами в кожній постраждалій країні світу, в тому числі Україні, передову лінію оборони забезпечують медичні працівники. Медичний персонал є найпершою категорією ризику зараження бетакоронавірусом SARS-CoV-2 і розвитку коронавірусної хвороби-2019 (COVID-19) незалежно від віку, наявності супутніх хвороб та імунного статусу медичних працівників.
Дані ВООЗ свідчать про те, що 2002—2003 рр. під час спалаху епідемії SARS медичні працівники становили 21% від заражених осіб.
Подібна ситуація відбувається і серед тих, хто лікує пацієнтів з COVID-19. В Італії серед усіх людей, у яких підтвердили наявність коронавірусу, було 6200 медиків. В Іспанії їх налічується приблизно 6500, що становить 12% заражень. У Китаї, за підрахунками, на початку березня були виявлені зараження в орієнтовно 3300 медичних працівників. У цілому приблизно 4—12% підтверджених випадків коронавірусної хвороби у світі становлять медики (https://www.bbc.com/ukrainian/features-52118922).
Станом на 14.04.2020 р. у світі від цієї хвороби померло 463 медичних працівники.
РИЗИК ЗАРАЖЕННЯ І ЗАХВОРЮВАННЯ МЕДИЧНОГО ПЕРСОНАЛУ ІСНУЄ НА ВСІХ ЕТАПАХ НАДАННЯ ДОПОМОГИ
В Україні виявлення та лікування хворих на COVID-19, а також захист медичного персоналу здійснюється відповідно до наказів МОЗ України: від 25.02.2020 р. № 552 «Про затвердження та впровадження стандартів медичної допомоги при коронавірусній хворобі (COVID-19)»; від 28.03.2020 р. № 722 «Організація надання медичної допомоги хворим на коронавірусну хворобу (COVID-19)»; від 2.04.2020 р. № 762 «Про затвердження протоколу «Надання медичної допомоги для лікування коронавірусної ховроби (COVID-19)».
Ризик зараження і захворювання медичного персоналу на коронавірусну хворобу COVID-19 існує на всіх етапах надання медичної допомоги — на поліклінічному, догоспітальному, стаціонарному.
Більшого ризику заразитися й захворіти в умовах епідемії COVID-19 зазнає медичний персонал стаціонарних інфекційних лікарень та відділень.
Так, у приймальному відділенні/пропускнику інфекційного стаціонару медичні працівники мають високий ризик зараження через необхідність прийому значного числа пацієнтів (потенційних джерел інфекції), їхнього обстеження з оглядом ротоглотки, іншими обстеженнями, що передбачають контакт з хворим на відстані меншій, ніж 1 метр (пальпація, перкусія, аускультація, взяття зразків з слизової носа, ротоглотки). Медичні сестри пропускників здійснюють безконтактну термометрію з невеликої відстані, вимірювання тиску, взяття з носових ходів та ротоглотки необхідних мазків. Менший ризик мають санітарні працівники пропускників, які проводять поточну дезінфекцію після прийому хворого, відправляють його верхній одяг до дезінфекційної камери.

ФОТО РЕЙТЕР
Лікарі та медичний персонал інфекційного відділення також мають ризик зараження, але дещо менший порівняно з працівниками приймального відділення. У разі необхідності уточнення стану хворого, який перебуває в боксі чи боксованій палаті, можливе використання візуального контролю через вікно боксу та доповнення його телефонним зв’язком. Для середніх і молодших медичних працівників існує ризик зараження під час проведення ін’єкцій, інших діагностичних та лікувальних процедур, а також проведення поточної та заключної дезінфекції.
Найвищий ризик захворювання і зараження медперсоналу на COVID-19 існує у відділеннях інтенсивної терапії та реанімації, де здійснюється інтенсивне лікування (неінвазивна та інвазивна киснева підтримка, парентеральне введення препаратів тощо). Тривале ліжкове перебування хворих, які є інтенсивними джерелами виділення вірусу, призводить до підвищення забруднення збудником повітря. Здійснення персоналом багатьох інвазивних медичних процедур (проведення ларингоскопії для введення дихальної трубки з метою підключення до апарату ШВЛ, трахеотомії зі встановленням трахеостоми з цією метою, бронхіальний лаваж, бронхоскопія, меншою мірою венепункція, катетеризація підключичної артерії тощо) також супроводжується підвищеним ризиком зараження лікарів-реаніматологів, медичних сестер реанімаційного відділення, санітарок.
За ступенем вираженості ризику зараження і захворювання на COVID-19 категорії медичних працівників можна ранжувати в такій послідовності: лікарі-реаніматологи, медичні сестри реанімаційних відділень, санітарки реанімаційних відділень, лікарі пропускників інфекційних відділень, лікарі поліклінік, які здійснюють огляд хворого на відстані меншій, ніж 1 метр, лікарі-паталогоанатоми, лікарі-лаборанти, лікарі-епідеміологи.
РИЗИК НЕБЕЗПЕЧНОСТІ
Характеризуючи природу ризику і даючи йому кількісну оцінку, слід констатувати, що умови праці медичного персоналу, який безпосередньо задіяний у боротьбі з епідемією COVID-19 та лікуванні пацієнтів, формуються сукупністю фізичних, хімічних, психо-фізіологічних та біологічних факторів, серед яких визначальна роль належить біологічному чиннику — коронавірусу SARS-CoV-2.
Особливості біологічних властивостей зазначеного коронавірусу SARS-CoV-2 полягають у тому, що для нього характерні висока вірулентність (ступінь здатності до зараження організму) та висока контагіозність — властивість передаватися від хворих людей до здорових (індекс контагіозності становить приблизно 50%). З урахуванням зазначених біологічних властивостей вірусу SARS-CoV-2, тривалості його виживання на поверхнях і предметах у помешканнях та громадських приміщеннях, відсутності у населення популяційного імунітету, спричинення цим збудником пандемії, МОЗ України відніс коронавірус SARS-CoV-2 до збудників, що спричиняють «особливо небезпечні хвороби» (наказ МОЗ України від 25.02.2020 р. № 521).
Із фізіолого-гігієнічних позицій робота медичного персоналу, який працює в умовах подолання коронавірусної епідемії COVID-19, відповідно до критеріїв «Гігієнічної класифікації праці за показниками шкідливості та небезпечності факторів виробничого процесу, важкості і напруженості праці» (затв. Наказом МОЗ України від 08.04.2014 р. № 248), за умовами праці належить до небезпечної (екстремальної) — 4 класу. Слід зазначити, що ризик небезпечності за індексом розвитку професійного захворювання для цього класу робіт перевищує 1. Для порівняння: зазначений індекс при проведенні робіт у шкідливих умовах (клас 3) становить 0,05 — 1,0; допустимих (клас 2) — менше 0,05; оптимальних ( клас 1) — 0. Тобто ризик розвитку професійного захворювання на COVID-19 у медичного персоналу, не захищеного спеціальними засобами, є надзвичайно високим та вірогідним.
ЛИСТИ НА ЗАХИСТ МЕДИЧНИХ ПРАЦІВНИКІВ
Для захисту від зараження і захворювання медичного персоналу на COVID-19 наказами МОЗ України, про які згадувалося вище, передбачено нормативне забезпечення сертифікованими ЗІЗ при виконанні всіх видів професійної діяльності на кожному етапі надання медичної допомоги. Передбачений захист кожного медичного працівника.
Залежно від ступеня ризику медичного працівника заразитись на робочому місці вірусом SARS-CoV-2 передбачено використання широкого арсеналу ЗІЗ: від медичних масок, рукавичок та окулярів до щитків для лиця, захисних окулярів, халатів одноразового використання, захисних комбінезонів (Chemsafe C1, AllSet, Tyvek тощо); протиаерозольних респіраторів: сертифікованого Національним інститутом США з охорони праці промислового гігієнічного респіратора N95 або сертифікованого Європейським Союзом респіратора FFP2 чи будь-якого іншого сертифікованого респіратора з еквівалентними захисними властивостями. Щоправда, виникає запитання: чому в таблиці переліку «Тип ЗІЗ при COVID-19 за умовами роботи, типом персоналу та видом діяльності» для медичного персоналу приймального відділення встановлена мінімальна відстань від пацієнта (не менше, ніж 1 м), а щодо ЗІЗ зазначено, що вони не потрібні.

ПОВАЖНЕ СТАВЛЕННЯ І ВІДПОЧИНОК — ЗНАЧНИЙ РЕЗЕРВ У ПІДТРИМАННІ ПРАЦЕЗДАТНОСТІ І «БОЙОВОГО ДУХУ» МЕДИЧНОГО ПЕРСОНАЛУ ЗАВЖДИ І ОСОБЛИВО В ПЕРІОД ЕПІДЕМІЇ. ЛІКАРІ В ІНШІЙ КИТАЙСЬКІЙ КЛІНІЦІ СПЛЯТЬ В ПЕРЕРВАХ МІЖ РОБОТОЮ / ФОТО АГЕНТСТВА ORIENTAL DAILY
На захист медичних працівників в умовах боротьби з епідемією COVID-19 спрямовані листи МОЗ України (05.1-08/9241/2-20 від 06.04.2020 р.), та Державної служби України з питань праці (від 07.04.2020 р. № 2480/1/35-20), які стосуються проведення розслідування лабораторно підтверджених випадків COVID-19 у медичних працівників, пов’язаних з виконанням професійних обов’язків.
Зокрема, в листах МОЗ і Держпраці України зазначено, що лабораторно підтверджені випадки інфікування COVID-19 медичних та інших працівників, що пов’язані з виконанням професійних обов’язків в умовах підвищеного ризику зараження на COVID-19, підлягають розслідуванню як випадки гострого професійного захворювання відповідно до вимог Порядку розслідування та обліку нещасних випадків, професійних захворювань та аварій на виробництві, затвердженого постановою Кабінету Міністрів України від 17 квітня 2019 р. № 337.
Тобто лабораторно підтверджений професійно зумовлений випадок COVID-19 у медичного працівника діагностується і обліковується як гостре професійне захворювання «Коронавірусна хвороба COVID-19» з відшкодуванням усіх передбачених чинним законодавством для випадку професійного захворювання збитків.
Міністерством охорони здоров’я для матеріального стимулювання медичного персоналу проводиться грошова доплата в розмірі трьох окладів (тарифних ставок) за березень поточного року (наказ МОЗ України від 02.04.2020 р. № 768). Доплата передбачена медичним та іншим працівникам, які безпосередньо задіяні у ліквідації епідемії та здійсненні заходів із запобігання поширенню гострої респіраторної хвороби COVID-19, а також у лікуванні пацієнтів з випадками гострої респіраторної хвороби COVID-19, згідно з персональним переліком, який затверджується керівником медичного закладу.
ЗАХИЩЕНІСТЬ МЕДИКІВ — НЕДОСТАТНЯ
Сьогодні медичні установи, визначені для лікування хворих на COVID-19, дотримуючись виконання протиепідемічних і санітарно-гігієнічних вимог внутрішньолікарняного режиму, забезпечуючи безпеку праці медичного персоналу і надаючи необхідну медичну допомогу хворим на COVID-19, функціонують у штатному режимі.
Проте слід зазначити, що стримувана соціальною ізоляцією населення захворюваність на COVID-19 як серед громадян, так і медичних працівників продовжує зростати.
Так, за повідомленням міністра охорони здоров’я М. Степанова (дані «Укрінформбюро»), станом на 14.04.2020 р. від початку епідемії виявлено 11 974 особи з підозрою на COVID-19 — із них 1659 медпрацівників; підтверджено захворювання на COVID-19 методом ПЛР у 3372 випадках, у тому числі у 594 медпрацівників (17,6%); за останню добу, зазначає міністр, захворювання підтверджене у 64 медичних працівників.
Сайт Державної служби України з питань праці оприлюднив інформацію, що станом на 14.04.2020 р. діагноз гострого професійного захворювання COVID-19 встановлений 98 медичним працівникам (13 квітня їх було 69), а на 15 квітня їх стало 112. Ці об’єктивні офіційні показники захворюваності медичного персоналу на COVID-19, особливо професійної захворюваності, безумовно свідчать про недостатню захищеність лікарів, медсестер і санітарок на їхніх робочих місцях, зокрема засобами індивідуального захисту.
Аналітичні панелі (дашборди) Кабінету Міністрів України, які відображають забезпеченість українських лікарень обладнанням, ЗІЗ і персоналом, підтверджують цю тривожну ситуацію. Якщо обладнанням лікарні по Україні в цілому забезпечені на 71,2%, а персоналом — на 76,7%, то засобами індивідуального захисту — лише на 59,4%. Найнижчі показники — в Івано-Франківській (47,04%), Волинській (53,3%), Тернопільській (53,63%) областях (https://covid19.gov.ua/analitichni-paneli-dashbordy).
Видання Bloomberg зазначає з цього приводу, що в умовах коронавірусної епідемії COVID-19 у Китаї найсерйознішою помилкою лікарі Китаю визнали допуск до догляду за хворими пацієнтами не досить захищених медичних працівників. Через це зріс рівень захворюваності на COVID-19 серед лікарів і медсестер. Наводиться приклад, що в Ухані в перші тижні боротьби з коронавірусом заразилися тисячі медпрацівників. Щонайменше 46 із них померли, оскільки не вистачало засобів захисту. Багато китайських лікарів і медсестер розповідали, що доводилося приймати їжу лише один раз на день, щоб не користуватися туалетом, після якого доводилось утилізувати захисний костюм, а замінити його на той час іншим не було змоги.
НАЛЕЖНА СИСТЕМА УПРАВЛІННЯ ОХОРОНОЮ ПРАЦІ В НАШІЙ МЕДИЧНІЙ ГАЛУЗІ НЕ СТВОРЕНА
Забезпеченість закладів охорони здоров’я ЗІЗ — це лише один, але дуже серйозний в умовах епідемії з показників того, що належна система управління охороною праці в нашій медичній галузі не створена. Відомчий наказ № 268 від 30.09.1994 р. «Про службу охорони праці систем Міністерства охорони здоров’я України» все ще базується на документах центральних органів державної влади, які вже більш як десять років ліквідовані, а їхні документи не є чинними: наприклад, наказ Державного комітету України по нагляду за охороною праці від 03.08.1993 р. № 73. Заходи з охорони праці фінансуються за залишковим принципом, а ті кошти, що надаються, використовуються неефективно. Наприклад, Рахункова палата України у своєму звіті про аудит ефективності використання коштів державного бюджету для здійснення заходів Загальнодержавної цільової програми протидії захворюваності на туберкульоз на 2012—2016 роки виявила невиконання заходів у частині збільшення кількості закладів охорони здоров’я, які мають відповідність до вимог інфекційного контролю.
Ми маємо бути готовими до того, що в разі подальшого розвитку епідемічного процесу та різкого підвищення захворюваності населення на COVID-19 може скластися невідповідність між чисельністю контингентів, які потребують медико-санітарної допомоги, та наявними силами і засобами охорони здоров’я. Один із шляхів, який використовується для подолання цієї невідповідності, як відомо, полягає у використанні надмірної ненормованої праці медичного персоналу, який стає за таких умов ще більш уразливою групою ризику зараження вірусом SARS-CoV-2. Про це свідчить досвід боротьби з COVID-19 Китаю, Іспанії, США.
Високий ризик заразитися самим і членам сім’ї, недостатня кількість та низька якість засобів індивідуального захисту, понаднормовий робочий день, відсутність належних умов відпочинку — всі ці фактори обумовлюють зростання й без того значного нервово-емоційного напруження медичного персоналу, розвитку стану гострої втоми, втрати працездатності та психологічного виснаження.
За таких екстремальних умов навіть незначні фізіолого-гігієнічні хиби засобів індивідуального захисту перетворюються на великі проблеми, в тому числі через спробу недопущення інфікованого повітря через позареспіраторний чи позащитковий простір.
Перепрофілювання соматичних відділень та лікарень на інфекційні, що неминуче відбувається в такий період, тягне за собою можливе забруднення інфекційним агентом об’єктів довкілля через відсутність відповідних очисних пристроїв і засобів, які передбачені для інфекційних лікарень відповідно до вимог Державних будівельних норм ДБН 3.2.2-10-2001.
Сподіваємось, що цей негативний сценарій омине нашу країну, оскільки Президент, Верховна Рада, уряд України, зокрема Міністерство охорони здоров’я, роблять усе, щоб цього не допустити.
ЯКБИ СОЦІАЛЬНА ІЗОЛЯЦІЯ БУЛА ПОЄДНАНА З ПЛР-ТЕСТУВАННЯМ, ВОНА Б У РАЗИ ПОСИЛИЛА ПРОТИЕПІДЕМІЧНІ ЕФЕКТИ
На наше глибоке переконання, стримуванням розвитку епідемії та різкого зростання захворюваності на COVID-19 в умовах відсутності специфічної профілактики і специфічного лікування ми зобов’язані запровадженню в країні карантинних заходів, насамперед соціальної ізоляції, про що вже йшлося.
Проте, якби соціальна ізоляція була поєднана з ПЛР-тестуванням, на нашу думку, вона б у рази посилила протиепідемічні ефекти, оскільки це сприяло би більш ранньому активному виявленню інфікованих осіб.
На жаль, за даними заступника голови Верховної Ради О. Кондратюк, станом на 09.04.2020 р. рівень охоплення ПЛР-тестуванням населення в Україні залишився одним із найнижчих у світі — 471 тест на 1 млн населення (понад 20 000). Для порівняння: станом на 08.04.2020 р. у США було зроблено 2,19 млн тестів на COVID-19, у Німеччині — понад 1,32 млн, в Італії — 721 тис. тестів. Сподіваємось, що найближчим часом ситуація зміниться, оскільки розглядається питання про фінансування та виробництво українських ПЛР-тестів.
Велику і надзвичайно важливу роль в активному виявленні джерел (хворих людей) і контактних осіб під час епідемій інфекційних хвороб відіграють лікарі-епідеміологи. У китайській провінції Ухань створювались так звані «летючі бригади» польових епідеміологів, які обстежували мешканців житлових будинків-хмарочосів, виявляючи контактних на COVID-19 осіб. Вони повною мірою виконали свою профілактичну місію, зробивши внесок у ліквідацію епідемії COVID-19.
ХОЧЕМО ЩЕ РАЗ ВИСЛОВИТИ ПОДИВ З ПРИВОДУ ДІЙ УРЯДУ УКРАЇНИ, ЯКИЙ 2017 РОКУ ЛІКВІДУВАВ САНЕПІДСЛУЖБУ
Але водночас підготовка лікарів-епідеміологів та лікарів-гігієністів у вищих навчальних закладах нашої країни, на жаль, припинена і не здійснюється уже упродовж чотирьох років. Як фахівці, хочемо ще раз висловити подив з приводу дій уряду України, який 2017 року ліквідував санепідслужбу, яка свого часу була створена, перш за все, для боротьби з інфекційними захворюваннями. І це було зроблено на тлі оголошення ВООЗ у період з 2009-го до 2016 року міжнародних надзвичайних ситуацій через масштабні спалахи свинячого грипу A/H1N1 (2009), поліомієліту (2014), хвороби Ебола (2014), захворювання, спричиненого вірусом Зіка (2016). Урядом, на превеликий жаль, не були взяті до уваги попередження наукової, експертної та професійної спільнот щодо можливих катастрофічних наслідків такої реформи для України, оскільки вона є транзитною країною, з мільйонами трудових мігрантів, війною, окремими миротворчими підрозділами Збройних сил України в країнах з природними вогнищами особливо небезпечних інфекцій, які можуть бути занесені в нашу країну.
Сподіваємось, що наша система охорони здоров’я, наші медичні працівники, яких пандемія COVID-19 наздогнала на стадії реформування, у цій складній і напруженій боротьбі за життя вистоять і переможуть. Маємо надію, що на шляху подальших змін будуть враховані допущені помилки та прорахунки, що при побудові нової моделі охорони здоров’я буде врахований не лише світовий, а й кращий вітчизняний досвід.
ТИМ ЧАСОМ
Міністерство охорони здоров’я вивчає всі випадки зараження медиків коронавірусною інфекцією COVID-19, повідомив міністр охорони здоров’я Максим Степанов, передає Інтерфакс-Україна. «Ми аналізуємо кожен випадок, у зв’язку з чим сталося цей захворювання, в якій лікарні, в яких умовах», — сказав він на брифінгу в четвер.
Степанов повідомив, що в Україні COVID-19 захворіли 788 медпрацівників, з них 126 — у Чернівецькій області.
Він зазначив, що МОЗ також працює над збільшенням забезпечення медпрацівників засобами індивідуального захисту.
«Це є пріоритетом», — наголосив міністр.
 Олександр ЯВОРОВСЬКИЙ, доктор медичних наук, професор, академік НАМН України, завідувач кафедри гігієни та екології №2 НМУ ім. О. О. Богомольця
Олександр ЯВОРОВСЬКИЙ, доктор медичних наук, професор, академік НАМН України, завідувач кафедри гігієни та екології №2 НМУ ім. О. О. Богомольця
 Юрій СКАЛЕЦЬКИЙ, доктор медичних наук, професор, завідувач лабораторії безпекових стратегій в охороні здоров’я ДУ «Інститут громадського здоров’я ім. О. М. Марзєєва» НАМН України
Юрій СКАЛЕЦЬКИЙ, доктор медичних наук, професор, завідувач лабораторії безпекових стратегій в охороні здоров’я ДУ «Інститут громадського здоров’я ім. О. М. Марзєєва» НАМН України
 Андрій ШКУРБА, доктор медичних наук, професор, професор кафедри інфекційних хвороб НМУ ім. О. О. Богомольця
Андрій ШКУРБА, доктор медичних наук, професор, професор кафедри інфекційних хвороб НМУ ім. О. О. Богомольця
Випуск газети №:
№71-72, (2020)Рубрика
Суспільство





